- 6 مرداد, 1401
- تیم مدیریت محتوا
- دیدگاه: 0
- دستگاه گوارش
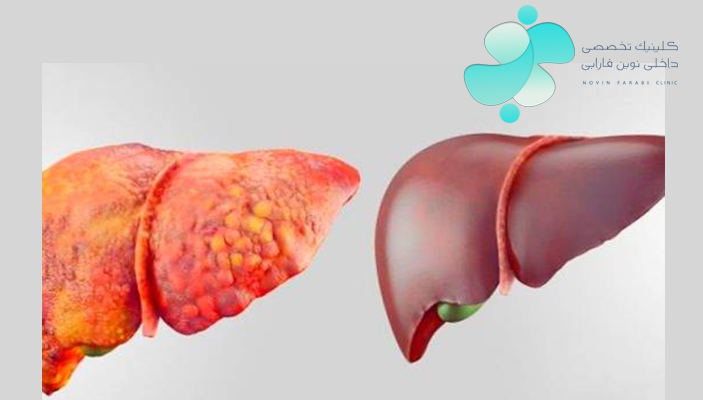
نارسایی کبد زمانی اتفاق میافتد که کبد بهدرستی وظایف خود را انجام نمیدهد. به عنوان مثال پاک سازی بدن از مواد مضر یا تولید صفرا که از وظایف کبد هستند، به خوبی انجام نمیشود. هنگامیکه کبد از کار می افتد، دیگر نمیتواند وظایف حیاتی خود را به درستی انجام دهد در نتیجه بدن نیز به خوبی کار نمیکند و با پیشرفت نارسایی کبد، این بیماری به یک بیماری مزمن تبدیل میشود.
نارسایی کبد چیست؟
کبد دومین عضو بزرگ بدن است که هر چیزی را که میخورید و مینوشید، پردازش کرده و انرژی و مواد مغذی مورد نیاز بدن را تولید میکند. همچنین خون را از مواد مضر پاکسازی کرده و به بدن کمک میکند تا با عفونت ها مقابله کند اما در صورتی که بدن فرد در معرض مواد شیمیایی مضر یا انواع ویروسها قرار بگیرد، ممکن است کبد آسیب ببیند.
زمانیکه کبد آسیب می بیند ممکن است فرد دچار نارسایی کبد شود. در اثر بیماری نارسایی کبد، عملکرد صحیح کبد متوقف می شود. این بیماری، یک بیماری بسیار جدی است که اگر شدیداً تحت درمان قرار نگیرد ممکن است به یک بیماری مزمن تبدیل شود.
انواع بیماری نارسایی کبد
بهطورکلی دو نوع نارسایی کبدی در انسان رخ میدهد:
۱) نارسایی حاد کبدی
۲) نارسایی مزمن کبدی
- نارسایی حاد کبد
نارسایی حاد کبد، از دست دادن عملکرد کبد است که در چند روز یا چند هفته و در فردی که از قبل بیماری کبدی ندارد، اتفاق میافتد. این بیماری بیشتر توسط ویروس هپاتیت یا داروهای مختلف مانند داروی استامینوفن ایجاد می شود.
نارسایی حاد کبد به عنوان نارسایی برق آسای کبد نیز شناخته میشود که می تواند باعث عوارضی مانند خون ریزی بیش از حد و افزایش فشار در مغز شود که در این شرایط باید حتما بیمار باید بلافاصله در بیمارستان بستری شود.
علل نارسایی حاد کبد
بیماری نارسایی حاد کبد نسبت به نارسایی مزمن کبد کمتر شایع است. نارسایی حاد کبد به طور ناگهانی و بدون نشان دادن علامتی خاص اتفاق می افتد. برخی از علل نارسایی حاد کبد عبارتند از:
- مصرف بیش از حد استامینوفن یا ترکیب استامینوفن با مصرف الکل
- استفاده بیش از حد از داروهایی مانند آنتی بیوتیک های خاص، داروهای ضد افسردگی، داروهای ضد تشنج، هورمون های مصنوعی و داروهای ضد قارچو گیاهان دارویی (عصاره چای سبز و کاوا)
- اختلالات متابولیک (بیولوژیک) یا عروقی (رگ هایی که مایعات را حمل می کنند، مانند شریان ها)، مانند بیماری ویلسون و هپاتیت خود ایمنی هپاتیت (A، B و خودایمنی)
- بیماری های سیتومگالوویروس، ویروس اپشتین بار و ویروس هرپس سیمپلکس
- مصرف سموم، مانند قارچ های سمی
- سمیت غیرمنتظره کبدی ناشی از داروها
در کشورهای در حال توسعه، هپاتیت ویروسی معمولاً شایع ترین علت بیماری نارسایی کبد، در نظر گرفته می شود. اما در کشورهای توسعه یافته معمولاً سموم، شایع ترین علت این بیماری در نظر گرفته می شوند.
- به طور کلی، شایع ترین علت بیماری نارسایی کبد از نظر ویروس، ویروس هپاتیت B است که اغلب همراه با عفونت هپاتیت D همزمان می شود. ولی هپاتیت C یک علت شایع برای این بیماری نیست.
دیگر بیماریهای ویروس عامل نارسایی کبد، عبارتند از: سیتومگالوویروس، ویروس اپشتین بار، ویروس هرپس سیمپلکس، ویروس هرپس انسانی ۶، پاروویروس B19، ویروس واریسلا زوستر، ویروس هپاتیت A (به ندرت)، ویروس هپاتیت E (به ویژه اگر فرد در دوران بارداری آلوده شود) و ویروس هایی که باعث ایجاد بیماری می شوند مانند ویروس های عامل عفونت آربوویروس، آرناویروس و فیلوویروس.
- شایع ترین سمی که باعث نارسایی کبدی می شود، استامینوفن است و میزان سمیت آن وابسته به دوز مصرفی است. عوامل مستعد کننده برای نارسایی کبدی ناشی از مصرف استامینوفن عبارتند از ابتلا به بیماری کبدی از قبل، مصرف مزمن الکل و استفاده از برخی داروها مانند داروهای ضد تشنج.
سموم دیگر عبارتند از آموکسی سیلین/کلاوولانات، هالوتان، ترکیبات آهن، ایزونیازید، داروهای ضد التهابی غیر استروئیدی، برخی از ترکیبات موجود در محصولات گیاهی و قارچ Amanita phalloides .
پیشنهاد مطالعه کلینیک تخصصی نوین فارابی: هر آنچه که باید درباره هپاتیت بدانید!
علل نارسایی حاد کبدی در نوزادان
- عفونت ها: هرپس سیمپلکس، اکو ویروس، آدنوویروس، هپاتیت B، پاروویروس، و غیره
- داروها / سموم: استامینوفن
- قلبی عروقی: اکسیژن رسانی به غشای خارج بدنی، سندرم هیپوپلاستیک قلب چپ، شوک، خفگی، میوکاردیت
- متابولیک: گالاکتوزمی، تیروزینمی، ذخیره آهن، وضعیت میتوکندری، HFI، اکسیداسیون اسیدهای چرب، و …
- ایمنی: هپاتیت خود ایمنی، اختلال در تنظیم ایمنی، نقص ایمنی، لنفوهیستوسیتوز هموفاگوسیتیک
در کودکان نوپا و بزرگتر
- عفونت ها: هپاتیت A، B و D، هپاتیت NANB، ویروس اپشتین بار، سیتومگالوویروس، تبخال، لپتوسپیروز و …
- داروها / سموم: والپروئیک اسید، ایزونیازید، هالوتان، استامینوفن، قارچ، فسفر، آسپرین، و غیره
- قلبی عروقی: میوکاردیت، جراحی قلب، کاردیومیوپاتی، سندرم بود-کیاری
- متابولیک: اکسیداسیون اسیدهای چرب، سندرم ری، لوسمی، و غیره
- ایمنی: هپاتیت خود ایمنی، اختلال در تنظیم ایمنی، نقص ایمنی، لنفوهیستوسیتوز هموفاگوسیتیک
علائم نارسایی حاد کبد
علائم نارسایی حاد کبد می تواند مانند علائم یک ویروس و شامل ناراحتی معده، احساس خستگی دائمی یا استفراغ باشد که می تواند به سرعت به زردی (زرد شدن پوست)، انسفالوپاتی و انعقاد (مشکل لخته شدن خون) تبدیل شود.
در انسفالوپاتی مغز آنطور که باید کار نمی کند و زمانی اتفاق می افتد که کبد قادر به تجزیه و یا خلاص شدن از شر محصولات سمی نباشد. نوزادان تا ۲۸ روز ممکن است علائم زیادی از انسفالوپاتی نداشته باشند که به راحتی قابل مشاهده باشد.
نوزادان بزرگتر از ۲۸ روز ممکن است تحریک پذیر باشند. کودکان بزرگتر ممکن است عصبانی به نظر برسند، به سختی به خواب بروند، چیزهایی را فراموش کنند، گیج شوند یا احساس خواب آلودگی کنند.
به طور کلی، در نارسایی حاد کبدی ممکن است علائم زیر در فرد مشاهده شود:
- ناراحتی در سمت راست، درست زیر دنده ها
- از دست دادن اشتها
- حالت تهوع
- اسهال
- خستگی
با بدتر شدن بیماری، ممکن است فرد، گیج و خواب آلود شود. همچنین ممکن است علائم دیگری مانند کبودی یا خونریزی ساده، استفراغ خون، و تجمع مایع در شکم نیز مشاهده شود.
مراحل پیشرفت نارسایی کبد
- مرحله اول: التهاب
در مراحل اولیه بروز نارسایی کبدی، کبد ملتهب شده و ممکن است حساس باشد یا اصلاً فرد هیچ ناراحتی از ناحیه کبد خود احساس نکند.
- مرحله دوم: فیبروز یا اسکار
در صورتی که التهاب کبد درمان نشود، ممکن است باعث ایجاد زخم شود. جمع شدن بافت زخم در کبد باعث می شود تا جریان خون متوقف شود که به دنبال آن، قسمت های سالم کار خود را انجام نداده و به سختی عملکرد طبیعی دارند.
- مرحله سوم: سیروز
بافت اسکار رشد می کند و مقدار بافت سالم کبد کاهش می یاد. بنابراین با وجود بافت سالم کمتری که وظیفه خود را انجام دهد، کبد فرد خوب کار نمی کند یا اصلاً کار نمی کند.
- مرحله چهارم: مرحله نهایی نارسایی
نارسایی کبدی یک اصطلاح برای چندین بیماری مانند تورم کبد، خونریزی داخلی، از دست دادن عملکرد کلیه، انباشت مایع در شکم و مشکلات ریوی است. در صورتی که نارسایی کبد مزمن شود، احتمالاً فرد به پیوند کبد نیاز خواهد داشت.
- روش تشخیص نارسایی حاد کبد
نارسایی کبد یک بیماری جدی است که نیاز به مراجعه فوری به پزشک دارد. در زمان مراجعه به پزشک سابقه مصرف مواد مخدر، قرار گرفتن در معرض سموم و علائم هپاتیت که شامل زردی، خستگی و درد شکم می شوند، در بدن بیمار مورد بررسی قرار می گیرند. همچنین بررسی میزان هوشیاری ذهنی و آزمایش خون نیز انجام می شود که در این آزمایش ها آنزیم های کبدی، سطح بیلی روبین و زمان پروترومبین بررسی می شود.
بنابراین برای تشخیص نارسایی کبد به روش های زیر عمل می شود:
- انجام آزمایش خون: هدف از انجام این آزمایش بررسی این موضوع است که کبد فرد چگونه کار می کند. ممکن است آزمایش زمان پروترومبین تجویز شود که مدت زمان لخته شدن خون را اندازه گیری می کند. در نارسایی حاد کبدی، خون با سرعت لازم لخته نمی شود.
- آزمایشات تصویربرداری: تصویر نیز به پزشک کمک می کند، تا اتفاقات کبد را بررسی کند و بفهمد که مشکل چیست. ممکن است روش های زیر توصیه برای تصویر برداری از کبد توصیه شود:
- سونوگرافی
- سی تی اسکن شکم
- تصویربرداری ام آر آی
- انجام بیوپسی یا نمونه برداری: در این روش با استفاده از یک سوزن، تکه کوچکی از بافت کبد برداشته شده و در آزمایشگاه مورد بررسی قرار می گیرد.

درمان نارسایی حاد کبد
درمان نارسایی حاد کبد به علت اصلی آن بستگی دارد. در صورتی که ویروس هپاتیت علت نارسایی حاد کبد باشد، ممکن است پزشک بسته به نوع ویروس هپاتیت که باعث نارسایی شده است، داروی خاصی را تجویز کند. اگر هپاتیت خودایمنی باعث نارسایی کبدی شود، پزشک ممکن است مصرف استروئیدها را پیشنهاد بدهد.
در صورتی که پزشک نتواند علت نارسایی حاد کبد را تشخیص دهد، ممکن است فرد به بیوپسی کبد نیاز داشته باشد. دانستن اطلاعات بیشتر به تعیین دوره درمان فرد کمک می کند.در صورتی که مصرف داروها نتیجه مطلوب را به دنبال داشته باشد، ممکن است فرد به پیوند کبد نیاز داشته باشد.
عوارض نارسایی حاد کبد
عوارض شایع نارسایی حاد کبد شامل عفونت باکتریایی و قارچی و قند خون پایین است. تورم مغز یکی دیگر از عوارض نارسایی حاد کبدی است و یکی از جدی ترین عوارض است. گیجی، تورم شکم و خونریزی غیرطبیعی نیز شایع است.
آیا می توان از نارسایی حاد کبد پیشگیری کرد؟
افراد می توانند از برخی از علل زمینه ای نارسایی حاد کبد پیشگیری کنند. برای این کار باید از مصرف بیش از حد استامینوفن پرهیز شود. همچنین اجتناب از تماس با خون یا مدفوع یک فرد آلوده، خطر ابتلا به هپاتیت ویروسی که از علل بیماری نارسایی حاد کبدی است، کاهش می یابد. استفاده از واکسن برای پیشگیری از هپاتیت A و B در پیشگری از ابتلا به نارسایی حاد کبدی نیز موثر است.
نکات کلیدی در مورد نارسایی حاد کبد
- نارسایی حاد کبد زمانی اتفاق می افتد که کبد فرد به طور ناگهانی شروع به از دست دادن توانایی خود برای انجام وظایفش می کند.
- مصرف بیش از حد استامینوفن شایع ترین علت نارسایی حاد کبدی است.
- نارسایی حاد کبد باعث خستگی، حالت تهوع، از دست دادن اشتها، ناراحتی در سمت راست، درست زیر دنده ها و اسهال می شود.
- نارسایی حاد کبد یک بیماری جدی است که نیاز به مراقبت فوری پزشکی دارد.
- اگر درمانهای پزشکی مؤثر نباشند، ممکن است فرد نیاز به پیوند کبد داشته باشد.
- نارسایی مزمن کبد
نارسایی مزمن کبد آهستهتر از نارسایی حاد کبد ایجاد میشود و ممکن است حتی ماهه ا یا سال ها طول بکشد اما هیچ علامت خاصی در فرد بروز نکند. نارسایی مزمن کبد شایع ترین نوع نارسایی که همراه با سیروز یا زخم شدید کبد رخ میدهد.
بیماری سیروز خود ناشی از هپاتیت C، مصرف بیش از حد الکل یا بیماری کبد چرب غیر الکلی است. در بیماری نارسایی مزمن کبدی، کبد فرد ملتهب می شود که این التهاب به مرور زمان باعث تشکیل بافت اسکار میگردد و کبد به تدریج عملکرد معمولی خود را از دست میدهد.
علل بیماری مزمن کبد
- ابتلا به عفونت هپاتیت C مبتلا
- ابتلا به بیماری کبد چرب غیر الکلی
- سندرم متابولیک
- چاقی
- دیابت نوع ۲
- دلایل ژنتیکی
علل احتمالی و کمتر شایع نارسایی مزمن کبدی
- هپاتیت خود ایمنی
- بیماری های مجاری صفراوی
- سندرم Budd-Chiari که باعث مسدود شدن وریدهای کبدی می شود
- داروهای سرطان مانند شیمی درمانی
- نارسایی مزمن قلب سمت راست
- سیروز کبدی ناشی از دارو
- انواع ژنتیکی، مانند کمبود آلفا-۱ آنتی تریپسین
- هموکروماتوز، که باعث تجمع آهن در کبد و سایر اندام ها می شود
- بیماری ویلسون، که باعث تجمع مس در کبد و سایر بافت های بدن می شود
- علل ناشناخته
راه های کمک به حفظ سلامت کبد
- انجام فعالیت های ورزشی به صورت منظم
- توجه به کاهش وزن در افراد چاق و حفظ وزن سالم
- رعیت یک رژیم غذایی متعادل و سالم
- جلوگیری از استعمال مواد مخدر، سیگار و سموم
- خودداری از مصرف داروهای غیر مجاز به ویژه مصرف بیش از حد استامینوفن
- پیشگیری از مصرف الکل
- عدم استفاده از سوزنهای آلوده و مشترک که ممکن است ناقل ویروس های هپاتیت باشند.
- در صورت قرار گرفتن در معرض خون (مانند آزمایشگاهها)، باید مراقبتهای پزشکی رعایت شوند.
شما می توانید برای کسب اطلاعات بیشتر و مشاوره با ما در ارتباط باشید.